Необходимость частого применения трепанации черепа, сопровождающейся удалением костного лоскута у больных с тяжелой черепно-мозговой травмой (ЧМТ) приводит к тому, что трепанационные дефекты черепа (ТДЧ) являются одним из самых распространенных посттравматических нарушений *3, 5+. К одним из нерешенных вопросов хирургии ТДЧ относятся сроки проведения краниопластики после трепанации черепа [2]. Большинство авторов считает оправданной тактику возможно более раннего проведения краниопластики *1,2+. В основном, сроки проведения реконструктивного вмешательства зависят от регресса патологической симптоматики тяжелой ЧМТ *6+, однако, с хирургической точки зрения, большое значение имеет выраженность и характер рубцовых процессов в зоне трепанационного дефекта.
Известно, что после перенесенной черепно-мозговой травмы и проведенного оперативного вмешательства в зоне трепанационного дефекта развивается комплекс патоморфологических процессов *4+. Постепенное замещение дефектов головного мозга и мозговых оболочек продолжается в течение длительного времени и очевидно, что в различные сроки после травмы характер и выраженность этих репаративных процессов меняются. В связи с важностью этих морфологических изменений для определения тактики хирургического вмешательства - изучение динамики этих процессов представляет научный и практический интерес.
ЦЕЛЬ ИССЛЕДОВАНИЯ: изучение характера и выраженности посттравматических рубцово-спаечных процессов в различные сроки после трепанации черепа у больных с тяжелой черепно-мозговой травмой.
МАТЕРИАЛ и МЕТОДЫ. У 47 пациентов с трепанационными дефектами черепа, так же было осуществлено морфологическое исследование с целью изучения характерного течения регенераторных процессов после трепанации черепа в различные сроки после ЧМТ. Для гистологического исследования брались иссеченные во время хирургического вмешательства
Через 1 – 1,5 месяца после трепанации происходит уплотнение послеоперационных рубцовых изменений. При хирургическом формировании мягкотканнного лоскута технических трудностей не возникает, так как он рыхло спаян с твердой мозговой оболочкой и для его отсепаровывания достаточно легкой тракции и воздействия распатором. Макроскопически отмечается
Выявляется наличие оболочечно-мозговых сращений между твердой, паутинной, сосудистой оболочками и корой головного мозга. Кроме того, выявляется связь надкостнично-дурального лоскута с разрастаниями в толще оболочечно-мозговых сращений.
Через 2 – 2,5 месяца после трепанации в зоне дефекта формируется кожный рубец мягко-элластической консистенции. При микроскопии выявляется моболочечно-мозговые рубцы в следующие сроки после травмы: 17 – 25 дней, 1 – 1,5 месяца, 2 – 2,5 месяца, 3 – 4 месяца, 5 – 7 месяцев, 8 – 11 месяцев, 1 – 1,5 года, 2 – 4 года, 5 – 7 лет и 8 – 12 лет после трепанации черепа.
Материал фиксировался в 10 % растворе формалина. Срезы окрашивались гематоксилином и эозином, по Ван Гизону, по Маллари. Исследование выполняли методом световой микроскопии.
При выполнении реконструктивных операций и патогистологическом исследовании выявились особенности морфологического состояния тканей в зоне трепанационного дефекта, которые оказывали влияние на технические стороны оперативного вмешательства.
РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ. При хирургическом вмешательстве на 17 – 25 сутки после трепанации - вся зона трепанационного дефекта была заполнена кровяными сгустками буро-коричневого цвета.
При микроскопическом исследовании, выполненном в эти сроки выявлено, что от наружной поверхности твердой мозговой оболочки в толщу кровяного сгустка прорастает грануляционная ткань. Для микроскопической картины характерны пучки коллагена с присутствующими гемосидерофагами, сегментоядерными эритроцитами и измененными эритроцитами. Наблюдается разрыхление и разволокнение ткани надкостницы. Отмечается рост новообразованных капилляров, которые имеют синусоидный тип, растянуты и тонкостенны. Основные выявленные патогистологические изменения заключались в формировании единого соединительнотканного лоскута из расположенных в зоне дефекта надкостницы и твердой мозговой оболочки. Происходит постепенное замещение формирующегося соединительно-тканного лоскута грануляционной тканью. Основным итогом этих процессов является происходящая изоляция участка мозга в зоне дефекта от субарахноидального пространства, в результате срастания оболочек между собой и с корой головного мозга.
При микроскопии выявлена обильная реваскуляризация на фоне нежноволокнистой соединительной ткани. Характерно наличие лизирующихся костных фрагментов (как следствие манипуляций при трепанации черепа), окруженных остеобластами и остеокластами.
продолжающееся формирование оболочечно-мозговых сращений двух типов: круговые сращения, располагающиеся вдоль краев костного дефекта и плоскостные сращения, располагающиеся между твердой мозговой оболочкой и мозговой тканью. Рубцовая ткань, состоящего из двух пластинок надкостнично-дурального лоскута, состоит из большого количества частично гиалинизированных коллагеновых волокон. Кроме этого, выявляется активная реваскуляризация в виде прорастающих в рубец со стороны надкостницы капилляров. Врастание рубцовой ткани между мышечными волокнами приводит к их склеротизации и отмиранию. Клеточные скопления представлены макрофагами, полиморфноядерными
Надкостнично-дуральный лоскут превращается в конгломерат, замещающийся соединительной тканью и бедный клеточными элементами. Спайки между оболочками и подлежащим мозгом представлены Через 5 - 7 месяцев по периметру трепанационного дефекта выявляются регенераторные процессы в кости. Некоторые участки регенерирующей кости достигают 1,5 - 2 см в толщину. Новообразованная кость часто прилежит непосредственно к поверхности мозга и связана с ней спайками. В зоне дефекта наблюдается еще более выраженная рубцовая трансформация и
Практически такие же изменения наблюдаются в сроки 8 - 11 месяцев после трепанации черепа. Рубцовая ткань лейкоцитами и фибробластами (рис. 3). В периферической зоне дефекта обнаруживаются скопления остеобластов, которые формируют тонкие балки и островки. В сроки 3 - 4 месяца после первичной операции происходит окончательное формирование кожного рубца.
волокнами, исходящими из всех оболочек головного мозга. Между волокнами встречаются лейкоциты и макрофаги.
сращение твердой мозговой оболочки, надкостницы и апоневроза, что приводит к формированию единого соединительнотканного лоскута. Происходит отложение солей извести, гиалинизация, сморщивание и сложение коллагеновых волокон в пучки. Следствием этих процессов является сдавление и последующая облитерация проходящих между волокнами сосудов.
представляет собой плотный слой компактно сформированных коллагеновых волокон.
Через 1 - 1,5 года после трепанации проведение краниопластики связано с техническими трудностями.
Формирование мягкотканого лоскута затруднено из-за грубого рубцового перерождения ткани
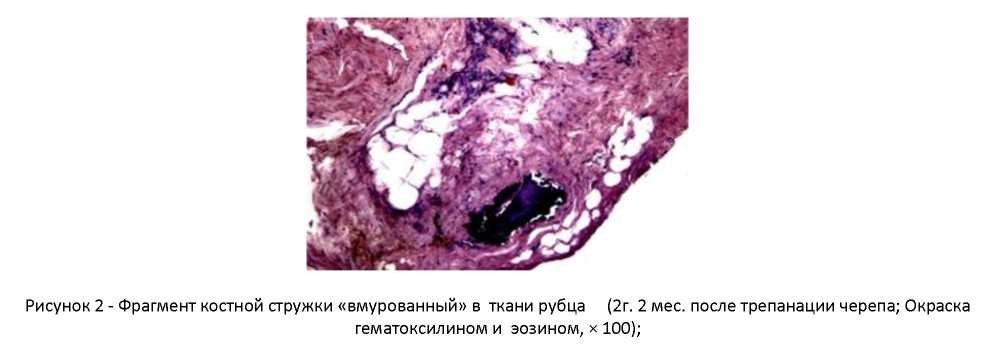
Дифференцировка тканей в толще рубцового конгломерата невозможна. При формировании лоскута отмечается интенсивное диффузное кровотечение, требующее тщательного гемостаза. В эти сроки отмечается практически полное закрытие дефекта плотным надкостнично-дуральным лоскутом, который состоит из грубоволокнистой соединительной ткани с явлениями гиалиноза (рисунок 7 а, б). Краевые костные разрастания тесно прилежат к подлежащему мозгу и достигают 2 - 2,5 см от края дефекта. Спаечный процесс отделяет участки коры от субарахноидального пространства и в этих зонах формируются мелкокистозные участки оболочечно-мозгового рубца. Через 2 - 4 года после первичной операции оболочечномозговые сращения значительно не изменяются и носят характер пористой или мелкокистозной структуры. Заметного увеличения краевых костных разрастаний не происходит, однако они становятся более плотными (рисунок 2).
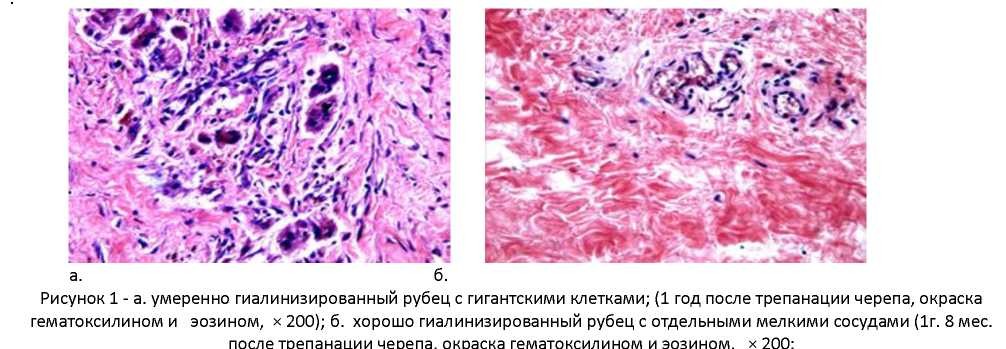
В более поздние сроки после трепанации черепа - 4, 6, 9 и 12 лет изменения характеризуются выраженным гиалинозом тканей.
Таблица 1 - Патогистологически динамика морфологических изменений в области трепанационного дефекта вкратце
представлена в
|
Срок после трепанации черепа |
Морфологические изменения |
|
17 - 25 дней |
лизирующиеся эритроциты, макрофаги, сидерофаги и фибриновые нити |
|
1 - 1,5 месяца |
рыхлые соединительно-тканные волокна, фибробласты, новообразующиеся тонкостенные сосуды |
|
2 - 2,5 месяца |
разрастания коллагеновых волокон, гранулемы вокруг шовного материала |
|
3 - 4 месяца |
формирование грубой коллагеновой волокнистости и появление новообразованных костных структур |
|
5 - 7 месяцев |
начало гиалинизации коллагеновых волокон и резкое сокращение числа клеточных элементов |
|
8- 11 месяцев |
выраженная гиалинизация рубцовой ткани |
|
1 - 1,5 года |
наличие зрелых сосудов в толще рубца и костного регенерата окруженного хрящевой пластинкой |
|
2 - 4 года и более |
окончательное формирование гиалинового рубца |
ЗАКЛЮЧЕНИЕ. Исследование регенераторных процессов в области трепанационного дефекта в различные сроки после черепно-мозговой травмы и трепанации черепа свидетельствует об их непрерывном характере. Эти процессы направлены на уплотнение рубца и усиление его грубоволокнистого строения. Вовлечение в процесс мышечной ткани способствует его быстрому созреванию, а участие краевого костного регенерата способствует формированию мелко-кистозных перерождений участков оболочечно-мозгового рубца. В образовании спаек принимает участие грануляционная ткань, которая прорастает от краев поврежденной твердой мозговой оболочки. Тесный контакт головного мозга с поврежденной способствует существенным образованию твердой мозговой оболочкой формированию спаек. Наиболее моментом, который способствует оболочечно-мозговых сращений,вероятно, является повреждение мягкой мозговой оболочки и подлежащей ткани головного мозга.
В целом результаты проведенного исследования свидетельствуют о том, что морфологические изменения в зоне трепанационного дефекта наименее выражены в сроки до 4 месяцев после трепанации. Полученные данные являются патоморфологическим обоснованием для выполнения краниореконструктивных оперативных вмешательств в это временной период.
СПИСОК ЛИТЕРАТУРЫ
- Дунаевский, А.Е. Пластическая реконструкция дефектов черепа Клин. хирур. - 1992. - №12. - С. 23 - 26.
- Зотов, Ю.В. Хирургия дефектов черепа. - СПб.: Айю, 1998. - 28Ō с.
- Кравчук, А.Д. Посттравматические дефекты черепа Клиническое руководство по черепно-мозговой травме. - М.: Антидор. - 2002. - Т. 3. - С. 147 - 162.
- Смирнов Л.И. Патологическая анатомия и патогенез травматической болезни нервной системы. - М.: 1949. - 203 c.
- Dujovny, M. Cranioplasty: cosmetic or therapeutic? Surg. Neurol. - 1997. - №47 (3). - Р. 294-297.
- Stula, D. Cranioplasty. - Springer-Verlag; Wien. - New York: 1984. - 113 p.