В данной статье рассматривалась клиническая характеристика пациентов с болезнью Паркинсона в г. Алматы, как наличие стаДии заболевания, выраженность неврологического Дефицита по шкале Хен и Яра а также всем пациентам провеДено нейропсихологическое тестирование когнитивной функции с использованием шкалы оценки психического статуса (MMSE).
Введение. Болезнь Паркинсона (БП) — хроническое прогрессирующее заболевание головного мозга, преимущественно связанное с дегенерацией дофаминергических нейронов черной субстанции и проявляющееся сочетанием гипокинезии с ригидностью, тремором покоя, постуральной неустойчивостью, психическими и вегетативными расстройствами [1].
Полиморфизм не моторных симптомов (НМС) связан с прогрессирующими дегенеративными изменениями в центральных (кора мозга, ретикулярная формация, ядра мозгового ствола, гипоталамус) и периферических структурах нервнои системы (узлы симпатическои цепочки; пищеводное, чревное, надпочечниковое, сердечное, тазовое и мезентериальные сплетения) [2]. Некоторые НМС можно рассматривать в качестве маркеров для доклиническои диагностики БП, так как в исследованиях Braak Н. и соавт.(2003) доказано их появление задолго до моторных нарушении [2]. В связи с этим говорят о «премоторнои стадии», которая может характеризоваться появлением таких симптомов, как аносмия, дисфункция ЖКТ, болевые проявления, нарушения сна [2].
Отсутствие специфических симптомов БП делает клиническую диагностику на «премоторнои» стадии практически невозможнои. Тем не менее, обследование пациентов с подобными нарушениями с помощью функциональных методов неировизуализации и методов лабораторнои диагностики, особенно если они имеют родственников, страдающих БП, перспективныи путь к максимально раннему выявлению БП. Продолжительность доклиническои стадии БП, по данным разных источников, составляет от 3 до 10 лет [3, 4].
Исследования показывают, что немоторные симптомы на раннеи стадии БП часто не выявляются клиницистами и, соответственно, не лечатся должным образом [4]. В таких ситуациях диагноз БП длительно не устанавливают, и отдельные пациенты подвергаются дополнительным специализированным обследованиям и неадекватным методам лечения. Наиболее показательными являются ситуации, когда пациент жалуется на выраженные боли, которые связывают с ортопедическими или ревматологическими причинами, и в течение длительного времени до верификации диагноза БП получает большое количество обезболивающих и противовоспалительных препаратов и даже курсы глюкокортикоиднои терапии. Особенно важно отметить роль врачеи первичного поликлинического звена в раннеи диагностике подобных немоторных симптомов, в раннеи диагностике БП. Совершенствование методов диагностики немоторных симптомов на самых ранних этапах заболевания является перспективным с точки зрения дальнеишего расширения возможностеи неиропротективнои терапии.
Таким образом, в настоящее время обсуждается роль немоторных симптомов в качестве маркеров групп риска по БП, а в дальнеишем их использование для оценки и прогноза развития заболевания. Международное общество болезни Паркинсона и двигательных расстроиств (IPMDS) поставило задачу пересмотреть определение и диагностические критерии БП, включая немоторных симптомов, а не только исключительно моторные симптомы заболевания.
Принято выделять 4 группы немоторных симптомов: вегетативные проявления, когнитивные и психические симптомы, нарушения сна.
Моторные симптомы БП давно признаны и изучены. Однако недавние клинические и неиробиологические исследования показывают существование отдельных, не являющихся двигательными, подтипами БП, и предполагают возможное наличии «фенотипов немоторных симптомов, доминирующих в БП» преимущественно у пациентов на раннеи стадии БП [5,6].
Данные о структуре и выраженности немоторныхсимптомов на различных стадиях БП и их взаимосвязи с моторными нарушениями и продолжительностью заболевания весьма противоречивы. Таким образом, более подробное исследование данных характеристик будет способствовать выявлению и изучению немоторных фенотипов заболевания.
В литературе обсуждается возможность связи немоторных симптомов при БП с процессами естественного старения. Симптомы, входящие в структуру «немоторных», также часто встречаются у лиц без БП как проявление естественного старения. Исследователи предполагают, что 68-88 % нормальных сравнительно пожилых индивидуумов имеют по краинеи мере один схожии симптом. Чаще всего пациенты с БП имеют большее количество различных немоторных симптомов, значительно более выраженных по сравнению с группои контроля [5,6].
Следует отметить, что 62 % пациентов не говорят своему лечащему врачу-неврологу о таких проблемах, как апатия, сексуальная дисфункция, боль, нарушения сна, не зная об их возможнои связи с БП [5,6]. Значит, эти симптомы, оказываясь не выявленными, продолжают снижать качество жизни (КЖ) пациентов и могут послужить причинои необоснованнои госпитализации в терапевтические стационары. По мере прогрессирования болезни большее значение в клиническои картине приобретают немоторные проявления, которые могут сильнее влиять на КЖ больных, чем классические моторные симптомы БП [5,6].
Немоторные нарушения у пациентов с БП, особенно на поздних стадиях заболевания, могут приводить к серьезным осложнениям: инсультам, пневмониям, кишечнои непроходимости, задержке мочеиспускания и гидронефрозу [7]. Поэтому изучение немоторных симптомов при БП является актуальнои и социально значимои проблемои.
Немоторные нарушения отличаются большим разнообразием проявлении и сочетании, а их структура значительно изменяется от раннеи к позднеи стадии БП. Наличие немоторных симптомов является облигатным признаком БП. Хотя структура недвигательных проявлениизаболевания не является специфичнои, обращает на себя внимание сочетание у большинства пациентов более десяти различных немоторных симптомов, что не встречается при естественном старении. Немоторные симптомы достоверно влияет на КЖ, в значительнои степени инвалидизируют больных [ 5,6].
Необходимо своевременно оценивать когнитивные функции пациентов с БП для предупреждения развития выраженного когнитивного дефицита. Важно также обращать внимание на состояние эмоциональнои сферы, особенно депрессии, чтобы ограничить влияние данного симптома на социальную и двигательную активность больных.
Анализ многих полученных данных показывает отсутствие зависимости изученных немоторных симптомов от возраста и пола пациентов и достоверное различие выраженности симптомов в основнои и контрольнои группах, что подтверждает имеющиеся сведения о том, что немоторные симптомы являются следствием неиродегенеративного процесса, присущего БП.
Цель исследования: изучить моторные и немоторные, когнитивные расстройства у больных с БП.
Материал и методы. Тяжесть заболевания оценивалась с использованием шкалы Хен и Яр (Hoehn M, Yahr M (1967), которая позволила оценить стадию заболевания пациента. Всем пациентам проведено нейропсихологическое тестирование когнитивной функции с использованием MMSE.
Было обследовано 56 человек, из них 9 впервые выявленных пациентов с ранними стадиями болезни Паркинсона, которые ранее не получали антипаркинсонической терапии. Среди пациентов с БП было 20 человек мужского пола (35,71%) и 36 женского пола (64,28%), возраст исследуемых распределялся от 44 до 85 лет (средний возраст 63,06+7,24 лет). По данным анамнеза средний возраст начала заболевания (момента, с которого пациенты стали замечать симптомы БП) составил 56,23 года.
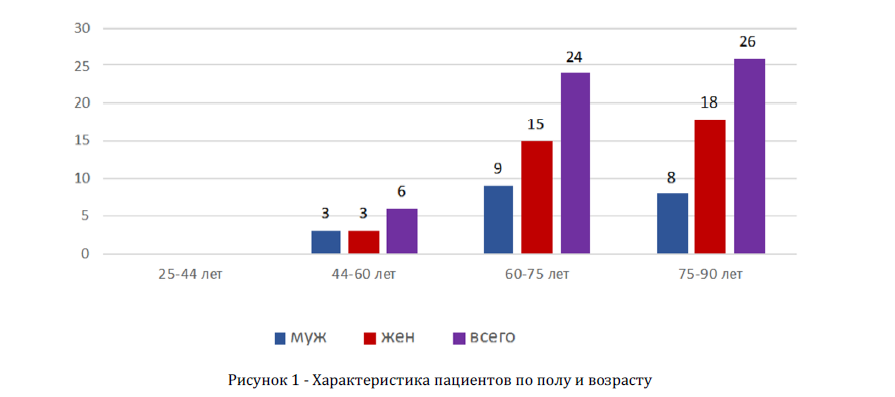
Рисунок 1 Характеристика пациентов по полу и возрасту
|
Пациенты были |
разделены |
на |
две |
группы: |
пациенты, |
||
|
страдающие |
БП |
менее |
5 |
лет |
14 |
(25%), и |
пациенты, |
|
страдающие |
БП |
более |
5 |
лет |
42 |
(75%). Эти группы |
|
сравнивались по клиническим характеристикам.
Среди существующих признаков и симптомов брадикинезия была наиболее частым синдромом и наблюдалась у 48 (85%) пациентов с БП.
Тремор и нестабильность положения 45 (80%), акинетикоригидный синдром 36( 64%), немоторные симптомы 45(80%), усталость и мышечная слабость 40 (71%), а также скованность 32 (57%) и нарушение равновесия 27 (48 %), когнитивные расстройства и деменция 38 (76%).
Рисунок 2 Характеристика больных по шкале Хен-Яра
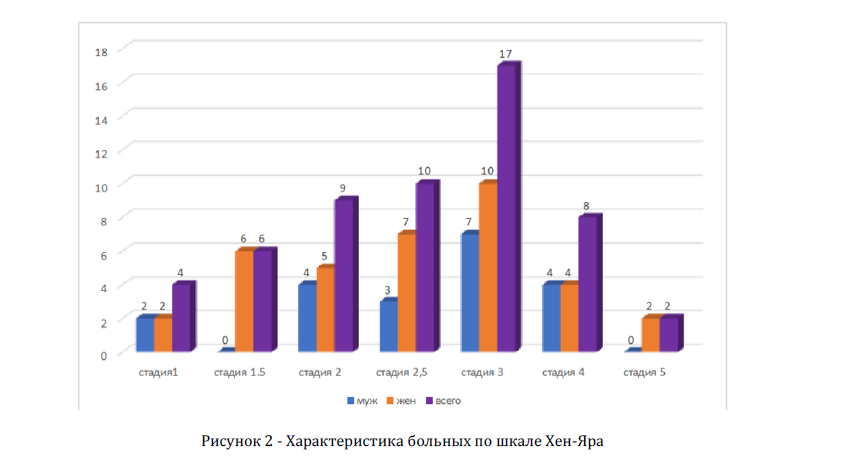
Среди 56 пациентов при оценке по шкале Хен-Яра 1 ст. 4 (7%), 1,5 ст. 6 (10%), 2 ст. 9 (16%), 2,5 ст. 10 (17%), 3 ст. 17 (30%), 4 ст. 8
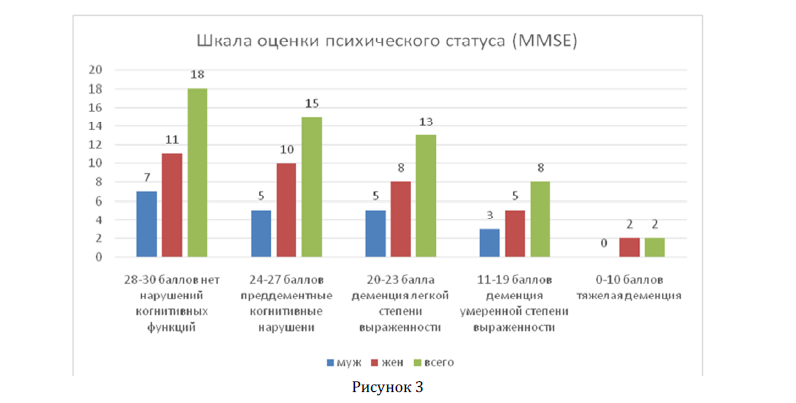
Рисунок 3
Заключение. В результате клинического исследования у больных с БП по шкале Хен и Яра третья стадия встречалась чаще всего 17 пациентов (30%). По шкале оценки психического статуса (MMSE) у 18 пациентов (32%) нет нарушений когнитивных функций, у 15 пациентов(26%) преддементные когнитивные нарушения, у 13 пациентов (23%) деменция легкой степени, у 8 пациентов (14%) деменция умеренной степени выраженности, у 2 пациентов (3%) тяжелая деменция. Неврологический статус характеризовался превалированием двигательных расстройств в виде брадикинезии и тремора, нестабильностью положения и акинетико-ригидный синдром а также немоторные проявления встречались у 45 пациентов (80%).
СПИСОК ЛИТЕРАТУРЫ
- Global Parkinson's Disease Survey Steering Committee. Factors impacting on quality of life in Parkinson's disease: results from an international survey // Mov Disord. 2002. №17(1). Р. 60-67.
- Braak H, et al. Staging of brain pathology related to sporadic Parkinson's disease // Neurobiol Aging. 2003. №24. Р. 197211.
- Gaig C, Tolosa E. When does Parkinson's disease begin? // Mov Disord. 2009. №24. Р. 656-664.
- Postuma RB, et al. Identifying prodromal Parkinson's disease: pre-motor disorders in Parkinson's disease // Mov Disord. 2012. №27. Р. 617-626.
- Sauerbiera A, et al. Nonmotor subtypes and Parkinson's disease // Parkinsonism & Related Disorders. 2016. №1(22). Р. 41-46.
- Chaudhuri KR, et al. The nondeclaration of nonmotor symptoms of Parkinson's disease to health care professionals: an international study using the nonmotor symptoms questionnaire // Mov Disord. 2010. №25(6). Р. 704-709.
- Leroi I, McDonald K, Pantula H, Harbishettar V. Cognitive impairment in Parkinson disease: impact on quality of life, disability, and caregiver burden // J Geriatr Psychiatry Neurol. 2012. №25. Р. 208-214.
- Титова Н.В., Катунина Е.А. Современные возможности улучшения качества жизни пациентов на поздних стадиях болезни Паркинсона // Журнал неврологии и психиатрии им. С. С. Корсакова. 2015. №3. Р. 94-99.
- Нодель М.Р., Яхно Н.Н. Не двигательные нарушения при болезни Паркинсона и их влияние на качество жизни // Болезнь Паркинсона и расстроиства движении: руководство для врачеи по материалам I Национального конгресса. М.: 2008. С. 92-94.
- Goetz, C.G. Movement Disorder Society Task Force Report on the Hoehn and Yahr Staging Scale: Status and Recommendations / C.G. Goetz, W. Poewe, O. Rascol et al. // Movement Disorders. 2004. Vol. 19 (9). P. 1020-1028.