Острые нарушения мозгового кровообращения (ОНМК) определяются клинически как быстро возникающие очаговые и диффузные (общемозговые) нарушения функции головного мозга сосудистого генеза и являются наиболее распространенными заболеваниями головного мозга в зрелом и пожилом возрасте. Среди ОНМК выделяют ишемические и геморрагические инсульты, транзиторные ишемические атаки (преходящие нарушения мозгового кровообращения), а также острую гипертоническую энцефалопатию. Инсульты проявляются стойкими нарушениями функций головного мозга или приводят к быстрому летальному исходу. По данным международных исследований, соотношение ишемического и геморрагического инсультов составляет 5,0-5,5:1, т.е. 80-85 и 15-20%. Большая медикосоциальная значимость ОНМК определяется их широкой распространенностью, высокой частотой смертности и инвалидизации при инсульте. В экономически развитых странах смертность от инсульта занимает 2-3 место в структуре общей смертности.
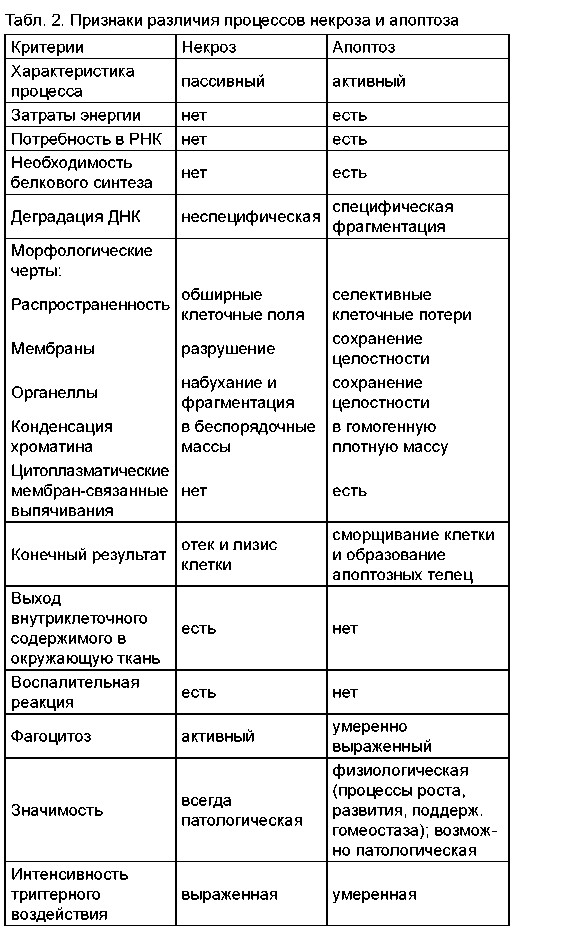
Ишемические нарушения мозгового кровообращения примерно в 90-95% случаев вызваны атеросклерозом церебральных и прецеребральных артерий, поражением мелких церебральных артерий вследствие артериальной гипертонии, сахарного диабета или кардиогенной эмболии (Яхно Н.Н. с соавт.). Независимо от причины, вызвавшей локальную ишемию мозга, развивается каскад пато- биохимических изменений, приводящих к необратимому повреждению нервной ткани по механизмам некроза и апоптоза.
В литературном обзоре, освещающем проблему острого нарушения кровообращения, авторы основной акцент поставили на морфологию ишемического инфаркта мозга и связали ее с процессом апоптоза.
Табл. 1. Микроциркуляторно-клеточный каскад (Гусев Е.И., Скворцова В.И.)
|
Фаза |
Время |
Реактивные изменения |
|
I |
Первые минуты |
Реактивная гиперемия Постишемическая гипоперфузия Начало высвобождения медиаторов воспаления и проагрегантов |
|
II |
3-6 часов |
Синдром «низкой перфузионной гиперемии» Венозная дилатация и дистонические нарушения микрососудов Феномен «пространственной и временной динамики микроциркуляции» Начало острой воспалительной реакции Начало миграции полиморфно-ядерных лейкоцитов в ткань мозга Вторичное усиление оксидантного стресса Реперфузионное повреждение мозга |
|
III |
6-72 часа |
Активное формирование цитотоксического отека Максимум активации микроглии и миграции полиморфно-ядерных лейкоцитов Нарушение проницаемости гематоэнцефалического барьера Усугубление нарушений реологии крови |
|
IV |
3-7-е сутки |
Необратимые гемореологические нарушения Синдром «роскошной префузии» Миграция макрофагов в ткань мозга Астроглиальная пролиферация Окончание формирование инфаркта мозга |
|
V |
Недели, месяцы |
Формирование кисты и астроглиоза в ткани мозга |
В нормальных условиях состояние микроциркуляции определяется потребностями тканевого метаболизма. Однако при ишемическом инсульте такая согласованность нарушается и микроциркуляторные изменения начинают участвовать в ишемических каскадных реакциях. Хронологическое «развертывание» микрососудистых нарушений дни и недели после развития инсульта и сопровождается продолжающейся перестройкой метаболизма и морфологии ишемизированной области мозга.
Белый инфаркт (белое или серое размягчение головного мозга) при давности процесса менее 1 суток макроскопически определить трудно. На более поздних сроках погибшая ткань имеет дряблую консистенцию, выглядит набухшей, может прилипать к лезвию ножа. Нередко развиваются внутренняя и наружная гидроцефалия. Граница между серым и белым веществом в зоне такого поражения, как правило, отсутствует. Микроскопически определяются ишемический некроз нейронов, бледность окраски миелина и иногда скопления лейкоцитов вокруг погибших сосудов. Если повреждение обширное, то набухание погибшей ткани и отек окружающего ее мозгового вещества могут привести к повышению внутричерепного давления. В течение нескольких суток ткань в зоне инфаркта становится еще более влажной и подвергается распаду. На этой стадии под микроскопом можно увидеть множество макрофагов («зернистых шаров»), заполненных гранулами жира и другими включениями, которые представляют собой продукты распада миелина и прочих компонентов ткани мозга. Вокруг зоны инфаркта определяются увеличенные астроциты и пролиферация капилляров.
В течение последующих недель погибшая ткань (вернее, продукты ее распада) удаляется и развивается глиоз. В конце концов на месте инфаркта происходит сморщивание ткани по границам инфаркта и формируется киста. Иногда такая киста пересечена мелкими кровеносными сосудами и глиальными волокнами. Если инфаркт был красным (геморрагическим), то многие макрофаги поглощают гемосидерин, массы которого, лежащие внутри и вне клеток, придают стенкам формирующейся кисты бурый цвет. Сморщивание ткани по границам инфаркта, как правило, сопровождается расширением бокового желудочка на стороне поражения. Кроме сморщивания ткани мозга и образования кисты, к последствиям инфаркта мозга относится валлеровское перерождение тех нервных волокон, которые были разрушены в зоне повреждения. Если инфаркт затрагивает внутреннюю капсулу, то отмечаются прогрессирующее перерождение и сморщивание ткани соответствующего пирамидного пути в стволовой части мозга и в спинном мозге.
В результате морфологических и молекулярнобиологических исследований установлено участие процессов генетически детерминированной программы смерти клеток в формировании инфаркта мозга. Как известно, программа апоптоза состоит из 3 последовательных этапов:
- принятие решения о смерти или выживании;
- осуществление механизмов уничтожения;
- элиминация погибших клеток (деградация клеточных компонентов и их фагоцитоз). Механизмы апоптоза позволяющие клеткам погибать без признаков выраженного воспаления и высвобождения генетического материала, включаются позже быстрых реакций некротических каскадов – как минимум спустя 1-2 часа после начала ишемии, начинают проявлять себя в полной мере через 12 часов, достигая максимума активности на 2-3 сутки инсульта.
Таким образом, атоптоз наряду с другими отдаленными последствиями ишемии принимает участие в «деформировании» очага инфаркта.
Таким образом, острое нарушение мозгового кровообращения является мультифакторным процессом, в котором задействованы гемодинамические, клеточные, биохимические и молекулярные механизмы.
Использованная литература:
- Гусев Е.И., Скворцова В.И. Ишемия головного мозга. – М.: Медицина, 2001. – 328 с.
- Дамулин И. В., Парфенов В. А., Скоромец А. А., Яхно Н. Н. Нарушения кровообращения в головном и спинном мозге // Болезни нервной системы: Руководство для врачей / Под ред. Н. Н. Яхно. — М.: Медицина, 2005. – Т. 1. – С. 231–302.
- Инсульт: Диагностика, лечение и профилактика / Под ред. З. А. Суслиной, М. А. Пирадова. – М.: МЕДпресс-информ, 2008.
- Парфенов В. А., Воронцов М. М., Хатькова С. Е. Факторы риска, течение и вторичная профилактика при патогенетических подтипах ишемического инсульта. Неврологический журнал, № 6, 2010
- Скворцова В.И. Участие апоптоза в формировании инфаркта мозга. Инсульт. Приложение к Журн. Неврол. и психиатр. № 2, 2001.
- Яхно Н.Н., Дамулин И.В., Захаров В.В. Дисциркуляторная энцефалопатия. М.: 2000.
- Яхно Н.Н., Левин О.С., Дамулин И.В. Сопоставление клинических и МРТ-данных при дисциркуляторной энцефалопатии. Когнитивные нарушения. Неврологический журнал, № 3. 2001.
- Яхно Н.Н., Парфенов В.А. Ишемические острые нарушения мозгового кровообращения. Consilium Medicum Том 2. № 12, 2000