АННОТАЦИЯ
Проанализированы результаты комплексного клинико-неврологического, а также данные лучевых методов исследования (рентгенологического, компьютерной и магнитно-резонансной томографии и ультразвукового допплерографического сканирования) 300 больных, поступивших на санаторную медицинскую реабилитацию с остеохондрозом шейного отдела позвоночника. Характер выявленных дегенеративно-дистрофических изменений позволил сформировать 4 последовательных периода развития процесса, визуализировать патогенетические причины клинико-неврологических синдромов, определить диагностические и прогностические критерии остеохондроза шейного отдела позвоночника и выбрать наиболее эффективный комплекс индивидуальных реабилитационных мероприятий.
По данным ВОЗ, дегенеративно-дистрофические заболевания позвоночника улиц старше 50лет в 60-90% случаев являются причиной болей в спине и шее и заставляют пациентов обращаться к врачу [1]. Поэтому изучение причин болей в спине и шее является одним из направлений, рекомендуемых ВОЗ в рамках «Декады костей и суставов» (The Boneand Joini Decade, 2000-2010), проводимой штаб-квартирой ВОЗ в Женеве под эгидой Организации Объединенных Наций, при поддержке правительств 130 стран мира и более 750 международных организаций [2]. Большинство авторов отмечают, что причиной, обуславливающей боли в позвоночнике и шее, в 90% является остеохондроз позвоночника с неврологическими проявлениями [3-7].
В Украине ежегодно за медицинской помощью обращается около 1 млн. пациентов с дегенеративно-дистрофическими заболеваниями в позвоночнике, а более ìбтыс. из них становятся инвалидами. Остеохондроз позвоночника и уровень инвалидности увеличиваются с возрастом, достигая 97 % к 40-49 гг,, улиц старше бОлет - 100% [8]. Экономические потери от этого заболевания имеют место во многих странах мира.
Сложной и до конца неисследованной является дифференциальная диагностика вертебро- генного характера жалоб при поражении шейного отдела позвоночника и многообразных неврологических его проявлениях. Поэтому задачей данной работы явилось исследование, направленное на изучение диагностических и прогностических критериев остеохондроза шейного отдела позвоночника (ОШОП) у пациентов, направленных на санаторно-курортную медицинскую реабилитацию.
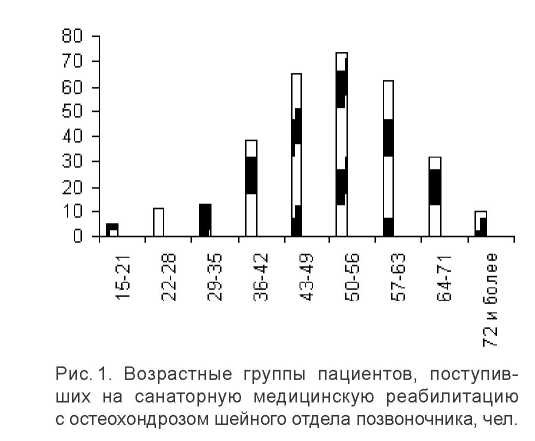
В открытом рандомизированном исследовании после получения информированного согласия проанализированы результаты диагностического исследования реабилитационных мероприятий у 300больных, поступивших в НИИ физических методов лечения и медицинской климатологии им. И. М. Сеченова (г.Ялта) в возрасте 15-84лет. Мужчин - 98, женщин - 202 (рис.1).
Судя по возрастной характеристике, большую часть больных, поступивших на санаторно- курортную реабилитацию, составляли лица наиболее работоспособного возраста - 235 (78,3%). Лиц пожилого возраста от 63-75лет было 40 чел. (8,8%), старческого (от 76 и более) на реабилитацию поступило 5 пациентов (1,7%).
Продолжительность заболевания у больных, поступивших на санаторно-курортную медицинскую реабилитацию, была различной. Так, у 262 (83%) пациентов она составляла в основном 4-5, 6-10, 11-15, 16лет и более.
у44 (17%) лиц продолжительность заболевания составляла до 3-хлет (табл. 1).
Всем больным, поступившим на санаторно- курортную ре- абилитацию с диагнозом «остеохондроз шейного отдела позвоночника», проведено клинико-вертеброневрологическое, лабораторное и рентгенологическое обследование. Большинству из них (92%) по месту жительства проводилось стационарное (в неврологическом или терапевтическом отделении) или амбулаторное лечение.

Клинико-вертеброневрологическое обследование включало:
- оценку степени выраженности болевого синдрома и степени нарушения вертеброди- намики;
- определение двигательных, чувствительных, вегетотрофически× расстройств;
- определение признаков «заинтересованности» спинномозговых структур;
- определение экстравертебральных причин, формирующих вертебровисцеральные симптомы.
В ходе исследований применялись общеклинический анализ крови, мочи, анализ крови на острофазные реакции (фибриноген, сиаловые кислоты, общий белок и его фракции).
Рентгенография шейного отдела позвоночника с центрацией луча на C4-C5 в двух взаимно перпендикулярных проекциях по показаниям с функциональными пробами. По показаниям проводились компьютерная и магнитно-резонансная томографии (КТ и MPT) шейного отдела позвоночника, ультразвуковая допплерография (УЗД) с исследованием позвоночных артерий.
Планиметрический анализ рентгенограмм шейного отдела позвоночника (ШОП) проводился посредством измерения высоты межпозвонковых дисков, а также ширины и высоты межпозвонковых отверстий (по принципу наибольшего расстояния), полученные данные обрабатывались в виде гистограмм. Это позволяло получить:
15 числовых показателей, характеризующих состояние межпозвонковых дисков и межпозвонковых отверстий;
5 числовых показателей средней высоты межпозвонковых дисков (С2-С7);
5 числовых показателей высоты;
5 показателей ширины межпозвонковых отверстий, которые использовались для гистограмм.
В процессе исследования больных с ОШОП выполнен анализ неврологических синдромов, гемодинамических показателей позвоночной артерии.
Комплексная лучевая визуализация ШОП 300 пациентов, поступивших на санаторно- курортную реабилитацию, позволила выявить рентгенофункциональные и рентгеноморфологические признаки остеохондроза и установитьэтиопатогенетические факторы неврологических и клинических проявлений.
Остеохондроз - это дегенеративнодистрофический процесс, развивающийся в межпозвонковом диске. Характеризуется повреждением диска (хондрозом) и присоединением в последующем дистрофических изменений костных и мягкотканных элементов позвонка с соответствующей рентгеносимпто- матикой (субхондральный остеосклероз, грыжи Шморля и др.).
Анализ рентгенологической симптоматики у 300 пациентов с ОШОП позволил определить 2 группы изменений:
- рентгенофункциональные,
- рентгеноморфологические.
- Рентгенофункциональные признаки:
а) статические изменения - выпрямление физиологического лордоза с последующим искривлением позвоночника до локального кифоза, сколиоза - 75,3% пациентов;
б) нестабильность в позвонководвигательном сегменте (ПДС) с развитием подвывиха,торсии позвонков-28% пациентов.
- Рентгеноморфологические признаки:


Следует отметить, что для полной комплексной оценки изменений ШОП у больных с болевым синдромом обзорных рентгенограмм не всегда оказывалось достаточно. Поэтому требовались данные функциональной рент- геноспондилографии (ФРСГ), а также данные рентгенопланиметрических исследований межпозвонковых дисков и межпозвонковых отверстий.
У больных с болевым и мышечно-тоническим синдромами в 91 % случаев на спондило- граммах отмечались изменения в сегменте C4-C5 в виде ×ондроза, рентгенологическими признаками которого были уменьшение высоты межпозвонкового диска, исчезновение лордоза, скошенность передних контуров тел позвонков, нестабильность позвоночника в виде передних, задних или боковых смещений позвонков, чаще C4 кпереди на 2-4 мм. Такие изменения расценивались как функциональные и чаще наблюдались у лиц в возрасте 15-28 лет и относились в соответствии с классификацией А. И. Осна к I периоду остеохондроза позвоночника. Это согласуется и сданными М.М.Спузяка и соавт., которые отмечают, что в молодом возрасте преобладают поражения шейного отдела позвоночника в виде нарушений «пространственного положения позвонков» и формы шейного отдела.
Чаще в этой группе (75%) отмечено локальное повреждение лишь одного ПДС или дугоотростчатого сустава, в отличие от лиц более пожилого и старческого возраста, когда наиболее часто встречались полисегментарные поражения.
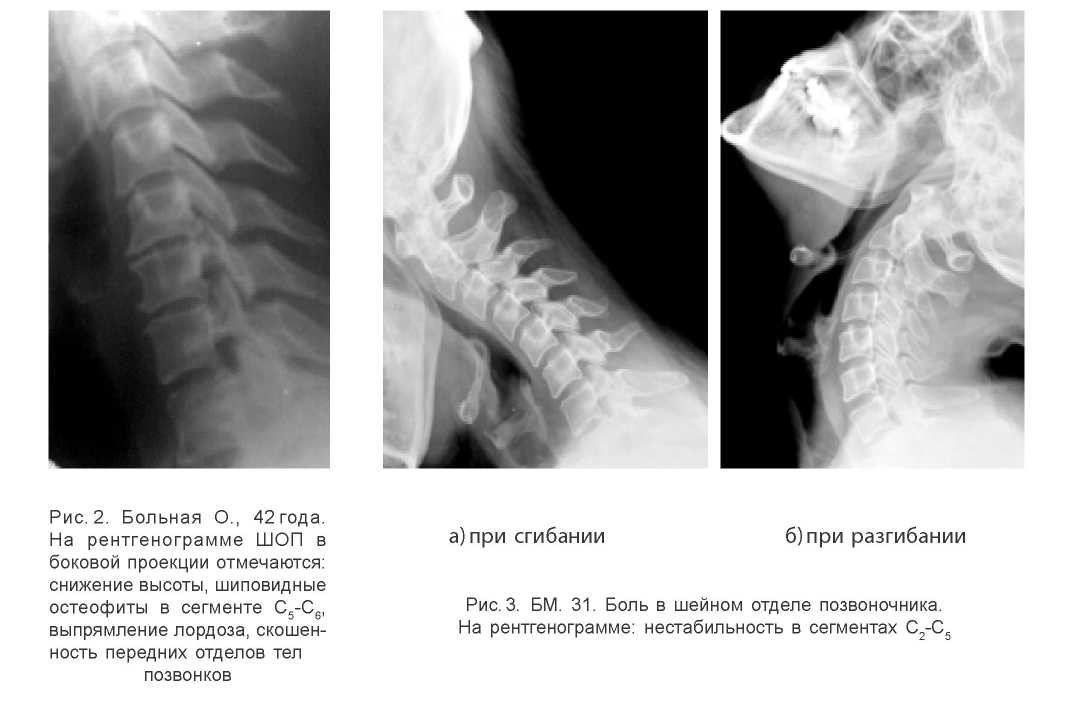
Первым признаком поражения межпозвонкового диска у обследуемых больных являлось нарушение статической функции. На рентгенограммах в боковой проекции это проявлялось выпрямлением шейного отдела позвоночника, т.е. исчезновение лордоза у 156 больных (52%). Клинически этот период хондроза проявлялся в виде «усталости» спины. Рентгенологически для хондроза характерным было нарушение формы пораженного отдела позвоночника в виде скошенной формы передних отделов тел позвонков, обусловленных выпячиванием межпозвонкового диска, уменьшением высоты межпозвонкового диска, смещением переднего, заднего, бокового тела позвонков, т.е. нестабильность в ПДС с развитием подвывиха, торсии позвонков, локальным нарушением формы позвоночного столба на уровне измененного диска (рис. 2, 3).
Ключевым аспектом при планиметрическом анализе рентгенологических изображений было изучение изменения числовых показателей средней высоты межпозвонкового диска, ширины и высоты межпозвонковых отверстий между ниже- и вышележащими позвонками шейного отдела в каждом конкретном случае, а также сравнение с нормальными числовыми показателями.
Сравнительное распределение статистических и планиметрических данных высоты межпозвонковых дисков больных остеохондрозом шейного отдела позвоночника с данными контрольной группы (21 чел.) показало отличие на уровне значимости (р <0,001), те. были достоверными.
Второй период ОШОП характеризовался признаками остеохондроза. Рентгенологически у этой группы больных был выявлен субхондральный остеосклероз замыкательных пластинок тел позвонков у 50% больных; краевые костные разрастания в виде шиповидных остеофитов, располагающихся перпендикулярно продольной оси тел позвонков, вдоль выпяченного межпозвонкового диска - у 58% пациентов; заострения и уплотнения полулунных отростков шейных позвонков (унко- артроз) - у 9% пациентов; функциональные нарушения подвижности НДС-у 40% больных.
Одновременно с этим при планиметрическом исследовании межпозвонковых отверстий отмечалось наличие статистически достоверного по сравнению с контрольной группой- уменьшения их размеров как по ширине, так и по высоте: преимущественно на уровне C4-C5; C5-C6 (р <0,001).
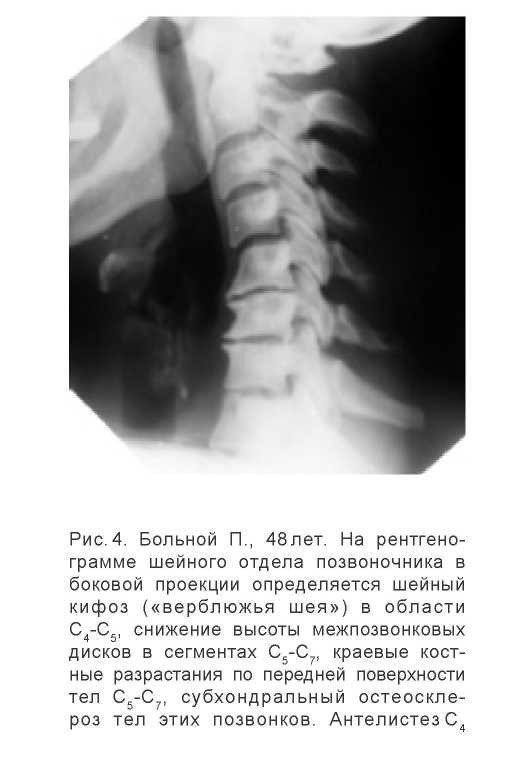
В этом периоде на рентгенограммах в боковой проекции у большинства больных определялось выпрямление шейного лордоза, а в отдельных случаях физиологический лордоз менялся на кифоз. Угловой кифоз - более поздний этап остеохондроза - наблюдался у 16 (8%) больных, формирующий так называемую «верблюжью» шею (рис.4).
Таким образом, рентгенологическая картина Il периода остеохондроза имеет существенные отличия по сравнению с хондрозом. Во втором периоде остеохондроза возникает необходимость диффенцировать изменения в позвонках при дегенеративно-дистрофических поражениях от воспалительного и онкологического процесса. Особенностью дегенеративнодистрофических изменений является сохранение четких, непрерывных контуров всех поверхностей тел позвонков, дужек и самих отростков позвонков, что лучше всего дифференцируется при проведении KT и MPT.
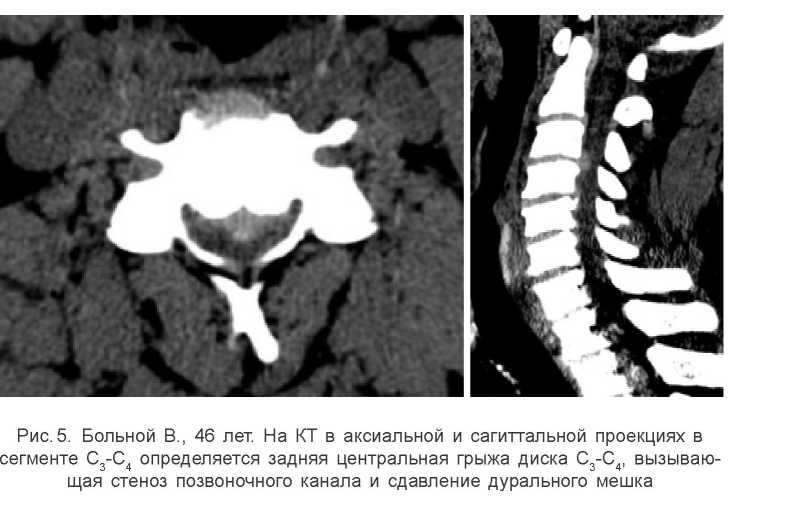
Рентгенологически у этих больных определялись обызвествленные части пролабиро- ванного кзади пульпозного ядра. Среди косвенных признаков грыжи диска отмечалась скошенность контура задненижнего угла тела позвонка, расположенного над пролабирующим межпозвонковым диском: образование задних остеофитов на этом месте: остеопороз задненижнего угла тела позвонка, расположенного над выпавшим межпозвонковым диском, а также вакуум-феномен в межпозвонковом пространстве, которые лучше определялись при KT (рис.5).
При ∣√периоде, помимо рентгенологических симптомов, характерных для I, Il и Ill периодов, отмечались также выраженные изменения в ду- гоотросчатых суставах, телах и дужках позвонков, капсулах суставов, желтых и межостистых связках, что выявляется на рентгенограммах в косых проекциях, а лучше при KT и MPT. Эти исследования позволяют выявить гипертрофию разнообразна, зависела от пространственного расположения грыжевого мешка в позвоночном канале и проявлялась диско-радикулярным дискомфортом, сопровождающимся компрессий дурального мешка с корешковым болевым синдромом.
Третий период остеохондроза наблюдался у 31 (13,5%) пациентов наиболее возрастной группы (от 41 года и старше), поступающих на санаторно-курортную реабилитацию. Этот период характеризуется полным разрывом фиброзного кольца с формированием задней грыжи. Клиническая картина у этой группы больных (самой малочисленной) дугоотросчатых суставов, полулунных суставов, способных сдавливать наружную оболочку позвоночной артерии, вызывая вторичные синдромы поражения нервной и сосудистой системы.
У 85 (28%) больных наблюдалась артериальная гипертензия, у 110 (36,6%) пациентов-дисциркуляторная энцефалопатия. Это можно объяснить тем, что, как показали исследования, при ОШОП вслед за дегенеративнодистрофическими изменениями в костно- хрящевых структурах в патологический процесс вовлекаются мягкотканные и, богатые сосудами, нервами и связками, анатомические образования.
Поэтому при таком широком аспекте клинико-неврологически важными являются визуализация причин полисиндромности и определение степени влияния и последовательности их включения в формирование болевого и других синдромов по мере нарастания морфолого-функциональных изменений в позвоночнике.
Патогенетическими факторами клиниконеврологической полисиндромности является комплекс причин, визуализированных примененными методами исследования больных с ОШОП: хондроз диска, остеохондроз, патологическая подвижность ПДС, повреждения связочного аппарата позвоночника, сдавления остеофитами, спазм сосуда в результате раздражения периартериального нервного сплетения, гипоплазия, аномалия вертебральных артерий, спондилоартроз, грыжи межпозвонковых дисков, рефлекторные мышечные компрессии, смешанный вариант. Поэтому одним из важнейших вопросов при проведении реабилитационных мероприятий является установление правильного диагноза при ОШОП, с применением новых современных технологий для выявления и интерпретации симптомов остеохондроза, их характера и уровня поражения.
Выводы
Анализ клинико-неврологических проявлений остеохондроза шейного отдела позвоночника у пациентов, поступивших на санаторную медицинскую реабилитацию и сопоставление их с данными, полученными лучевыми методами исследования, позволил определить патогенетические факторы полисиндромности остеохондроза шейного отдела позвоночника.
Качественно проведенная спондилография позволяет выявить характер дегенеративнодистрофических нарушений, который проявляется в виде локальных и распространенных изменений. Последовательное применение диагностических рентгенологических методик, включая KT и MPT, позволяет выявить характер этих поражений, а также наметить эффективный план реабилитационных мероприятий.

Анализ проведенных наблюдений также показал, что большинство больных, поступающих на санаторно-курортную реабилитацию, недо- обследованы и нуждаются в исследованиях с применением современных технологий.
ЛИТЕРАТУРА
- Чуканова Е. И. Фармакоэкономический анализ лечения больных с болевым вертеброгенным синдромом // Рациональная фармакотерапия. - 2007. - №1 (2). - С.80-81.
- Морозова О. Г. Современные подходы к лечению болей в спине // Medicus Amicus. - 2006,- № 6. - С. 20.
- Абельская И.С. Роль лучевой диагностики на этапах медицинской реабилитации при дегенеративно-дистрофических поражениях позвоночника И Мед. новости. - 2007. - № 1. - С.45-48.
- Епифанов В. А. Остеохондроз позвоночника (диагностика, лечение, профилактика): Руководство для врачей: 3-е изд., доп. испр. - M.: МЕДпресс-информ, 2008. - 272с.
- Клименко А. В. Особл¡востí вертеброневролог¡чних синдромов у ос¡б юнацкого в¡ку та ¡х д¡нам¡ка п¡д впливом л¡кування И Междунар. невролог, журн. - 2006. - №2 (6). - 130с.
- ПопелянскийЯ.Ю. Ортопедическая неврология (вертеброневрология): Руководство для врачей: 3-е изд. - M.: Медпресс-информ, 2003. - С. 123.
- Черноротов В. А., Цехла А. И., Прокопенко О. П. Спиральная компьютерная томография в диагностике дегенеративно-дистрофических изменений позвоночника при болевом синдроме U Променева д¡агностика та променева терап¡я. - 2007. - №2. - С.72-73.
- Михайлов А. H., Абельская И. C., МихайловО. А. Некоторые аспекты дегенеративнодистрофических заболеваний шейного отдела позвоночника H Матер, Vсъезда специалистов лучевой диагностики Республики Беларусь. - Гомель, 2005. - С. 241-243.