АННОТАЦИЯ
Приведен клинический случай подострого склерозирующего панэнцефалита: с диагнозом: миоклонус - эпилепсия с экстрапирамидным синдромом в виде энцефалита Рассмусена. Диагноз подтвержден результатами магнитно-резонансной томографии головного мозга, электроэнцефалографии, исследованиями крови и цереброспинальной жидкости. На MPT нашли картину энцефалита с наличием глиозных узелков, демиелинизацией в полушариях головного мозга, стволе мозга и мозжечке. В головном мозге основная часть вирусов присутствует в коре большого мозга (особенно в лобных и теменных долях). Следует отметить, что компьютерная томография не выявила изменений до 1 года от начала клинических проявлении. Магнитно-резонансная томография может показать повреждение белого вещества уже через 4 месяца после появления первых симптомов. На электроэнцефалографии выявлены высокоамплитудные периодические медленные волны, синхронизованные с миоклониями. В цереброспинальной жидкости цитоз в пределах нормы. Повышен уровень гамма-глобулина в крови. В крови и цереброспинальной жидкости повышены титры антител к вирусу кори. Обнаружение lgM-антитела не играет роли в диагностических исследованиях, так как повышение их титра отмечается менее чем в 10% случаев. Подострый склерозирующий панэнцефалит быстро прогрессировал и привел к летальному исходу ребенка. Внедрение антикоревой вакцинации сокращает заболеваемость на 90 %.
Подострый склерозирующий панэнцефалит Ван-Богарта - медленная вирусная инфекция у детей и подростков, характеризующаяся поражением центральной нервной системы и выражающаяся в медленно прогрессирующем нарушении когнитивных функций, двигательных расстройств, появлении ригидности и практически заканчивающаяся летально. Анализ литературных данных показывает, что роль патогена играет кореподобный вирус, который определяется с помощью вирусологических и иммунологических методов исследования прижизненно и патологоанатомически.
Подострый склерозирующий панэнцефалит упоминается впервые в работе J. Dauson (1933), описавшего ребенка с прогрессирующим ухудшением психических функций и непроизвольными движениями. При аутопсии были обнаружены поражения серого вещества мозга с множественными включениями в нейронах. 1945 г. Ван Богарт обратил внимание на демиелинизацию и глиальную пролиферацию преимущественно в белом веществе мозга и предложил термин ’’подострый склерозирующий лейкоэнцефалит”. По результатам исследования, проведенного J. Greenfield (1950 г), представлено клиническое описание болезни и предложен термин ’’подострый склерозирующий панэнцефалит” [2].
При данном заболевании вирусная персистенция может проявляться латентной, хронической или медленной инфекцией - в зависимости от длительности пребывания в организме инфекционного агента и сочетания особенностей течения инфекционного процесса [1]. В частности, вирус кори способен индуцировать развитие подострого склерозирующего панэнцефалита. В литературе значительное внимание уделяется разрешению вопросов о патогенезе заболевания [4].
Подострый склерозирующий панэнцефалит относится к числу самых редко встречающихся болезней. Заболеваемость в западных странах составляет 1 случай на 1 млн. населения, в развивающихся странах: в Индии от 21 на 1 млн. населения, 2,4 на 1 млн. - в странах Ближнего Востока [2]. Чаще болеют мальчики, чем девочки (3:1). Заболевание развивается в возрасте 5-15 лет, но были случаи заболевания у детей грудного возраста и взрослых старше 30 лет. В анамнезе заболевания больных имеетсяпервичная коревая инфекция в раннем возрасте (до 2 лет), после которой через 6-8-летний латентный периода развивается прогрессирующее неврологическое нарушение.
Клинический случай подострого склерозирующего панэнцефалита: пациентка А., 12 лет. Дата поступления в Городскую детскую клиническую больницу в № 2 - отд. неврологии старшего возраста: 08.04.15, время 11 ч 50 с госпитализирована - по самообращению в экстренном порядке. Диагноз при поступлении: миоклонус - «эпилепсия с экстрапирамидным синдромом» в виде энцефалита Рассмусена. Жалобы при поступлении: на приступы подергивания (плеч, рук) больше справа - на фоне дистонических атак, без потери сознания, кратковременные, продолжительностью около 15-25 с в течение 20 мин. 54 с полиморфных пароксизмов, общая слабость и вялость.
Anamnesis morbi: Со слов матери после перенесенной острой респираторно-вирусной инфекции (ноябрь, 2014 г.) стали заметны невнятность речи, снижение памяти на недавние события, снижение успеваемости, подавленное настроение, нежелание общаться с подругами. Обращалась в Городскую детскую больницу по месту жительства. 31.12.2014 г. во дворе дома девочка упала на колени, встала и пошла дальше, такие приступы стали повторяться все чаще. Появилась неловкость в руках, стала ронять предметы из рук, пачкать себя пищей, жидкостью. Приступы участились до ежедневных. Присоединились падения с травматизацией до 10 раз в сутки. Обращались в Республиканский центр матери и ребенка г. Астаны, центр SVS лаборатория г. Алматы, Городскую клиническую больницу № 7 (консультация нейрохирурга). Выставлен диагноз «идиопатическая генерализованная эпилепсия, атонические частые приступы». Лечение: кеппра 500 мг/кг, депакин 750 мг X 2 раза, преднизолон 25мг х 2 раза. В марте 2015 г. находилась на стационарном лечении в отделении психоневрологии Областной детской больнице г. Караганда (11.03.2015-18.03.2015) с диагнозом "симптоматическая эпилепсия, при- ступный период", назначен депакин-хроно 1000 мг/сут.
Anamnesis vitae: От 2-й беременности, 2 родов. Беременность протекала на фоне анемии, токсикоза, многоплодие, 2-й плод замерший. Роды в срок путем кесарева сечения. Вес 3800 г, рост 52 см. Закричала сразу, к груди приложена в первые сутки. Из роддома выписаны на 12-е сутки (причина неизвестна). Период новорожденное™ без особенностей. Формула развития в норме. Перенесенные заболевания: острая респираторно-вирусная инфекция, ангина, ветряная оспа. Наследственность не отягощена. Профилактические прививки по календарю.
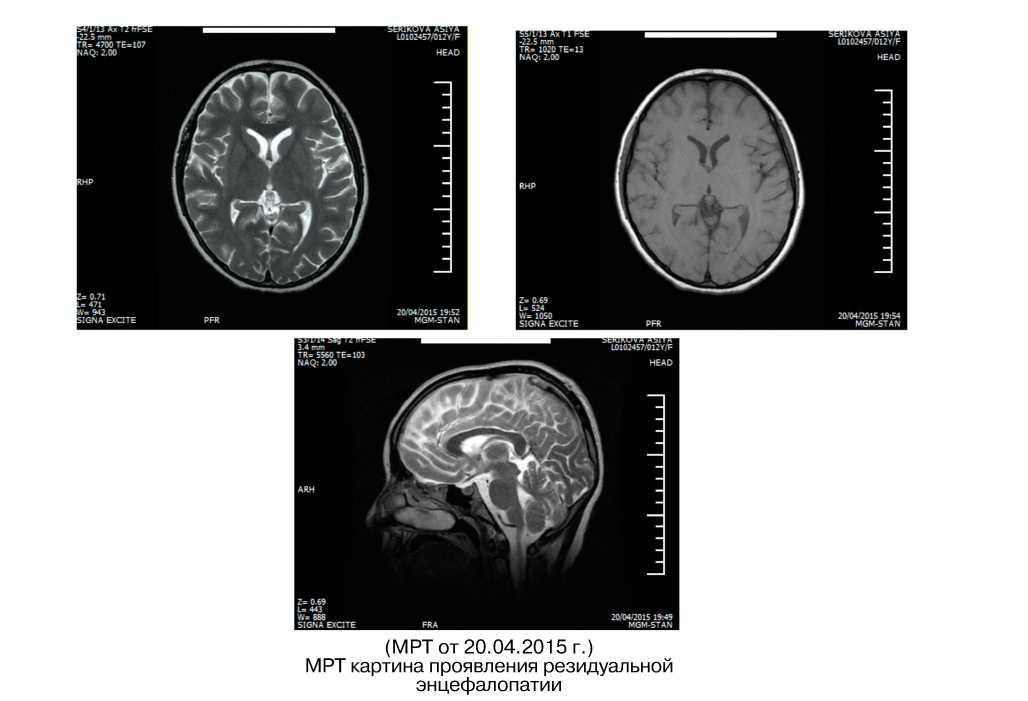
Результаты обследования (амбулаторное): MPT головного мозга от 20.03.2015 г.: МР-при- знаки единичных сосудистых очагов в белом веществе полушарий большого мозга.
MPT головного мозга от 08.04.2015 г.: MP- картина очаговых поражений белого вещества больших полушарий (возможно, последствие локальных ишемии мозга).
Данная госпитализация по экстренным показаниям. Обратились самостоятельно. Госпитализирована в отделение неврологии старшего возраста Городской детской клинической больницы № 2.
В динамике состояние ребенка ухудшилось в виде нарастания нарушения сознания, появления тремора в правой кисти, усугубления поведенческих, эмоциональных, когнитивных нарушений. В то же время на фоне терапии судороги уменьшились до полного купирования в течение 5-6 дней. C 24 апреля появились жалобы на слабость в ногах, мышцах шеи, спины. При осмотре: вялая, не сразу отвечает на вопросы, гипертермия (37,7-38). Менингеальные знаки отрицательные, судороги нет. Тремор кисти. Мышечный тонус умеренно-дистоничный, D>S. CXP - с рук, с ног не вызываются. Патологические стопные знаки - отрицательные.
При поступлении проведен консилиум, выставлен диагноз: миоклонус - «эпилепсия с экстрапирамидным синдромом», в виде энцефалита Рассмусена? Митохондриальная патология?
15.04.2015 г. на 7-е сутки состояние ребенка в динамике с ухудшением. В сознании, но периодически команду не выполняет, алексия, аграфия, акалькулия. Проведен повторный консилиум на 7-е сутки: вирусный энцефалит, острое течение. Симптоматический миоклонус - эпилепсия. Гиперкинетический синдром.
Обследование, проведенное в отделении неврологии:
- Общий анализ крови без особенности.
- Общий анализ мочи без особенности. Биохимический анализ крови от 08.04.2014 г.: АСТ-36.8 ед./л, АЛТ-20.6 ед./л, глюкоза - 7.87 ммоль/л, общий билирубин - 6.0 мкмоль/л, общий белок - 73 г/л, мочевина - 6,60 ммоль/л (повышен уровень глюкозы и креатинина).
Иммуноферментный анализ на гормоны 09.04.2015 г.: кортизол 57.92 нмоль/л (снижен). Консультация инфекциониста от 10.04.2015 г: Для уточнения наличия вируса Эпштейна - Барра в активном состоянии обследовать. К лечению подключить виферон 500.000 по 1 св.2.р.в.д. №10 (с 15.04.2015 г). Иммуноферментный анализ от 15.04.2015 г. Вирус Эпштейна-БарраIgM - oτp., IgG - отр.
Исследование на гормоны от 16.04.2015 г. АТĸПО-55,09 МЕ/мл, Т4св-15,65 пмоль/л, ТТГ- 0,600 МЕ/мл, кортизол - 83,97 нмоль/л, АКГ- 1,46 нг/мл.
Анализ спинномозговой жидкости от 15.04.2015 г.: прозрачная, бесцветная, белок - 0,033 г/л, L-2 клетки. Полимеразная цепная реакция ликвора на вирус простого герпеса, цитомегаловирус, вирус Эпштейна - Барра, токсоплазмоз - отрицательный. От 15.04.2015 г. Полимеразная цепная реакция крови на вирус Эпштейна - Барра - отрицательный от 10.04.2015 г.
Исследование иммунного статуса от 10.04.2015 г. Лейкоцитоз. Абсолютный лимфоцитоз. Выявлено снижение относительного количества зрелых СДЗ+Т- лимфоцитов, повышение содержания СД4+ Т-хелперов и сохранения количества СД8+ Т-эф/супр. клеток - в пределах нормы. Уровень циркулирующих иммунных комплексов - норма. ЭЭГ от 23.04.2015 г.
Заключение: стойко регистрируются острые волны, комплексы острая-медленная волна в правых теменно-затылочно-задневисочных отведениях, независимо регистрируются в левых теменно-затылочно-задневисочных отведениях. Также регистрируются билатерально асинхронно. Электронейромиография от 24.04.2015 г.: патологии проведения по исследованным нервам верхних и нижних конечностей не выявлено.
На 19-е сутки переведена в отделение реанимации 27.04.2015 г. в связи с некупируемыми судорогами, нарушением сознания, диагноз: вирусный энцефалит (неясной этиологии), с преимущественным поражением белого вещества, подострое течение. Симптоматическая мультифокальная височная эпилепсия. Экстрапирамид- ный синдром. C противовирусной целью назначается гроприносин до 30 мг/кг по İаблетке х 3 раза в день №10 дней.
Консультация психолога от 16.04.2015 г: на момент осмотра психической патологии не обнаруживает, в лечении психотропными препаратами не нуждается.
Результаты исследований в отделении реанимации в динамике от 27.04.2015 г. и 02.06.2015 г. соответственно:
Биохимический анализ крови: общий белок 69,2 - 56,70 г/л, мочевина 9,6-48,78 ммоль/л, креатинин 68,5-228,19 мкмоль/л, глюкоза 5,4- 24,15 ммоль/л, ACT 56,9 - 286,9 ед./л, АЛТ 27,9 - 395 ед./л, общий билирубин 10,8-16,34 мкмоль/л.
Общий анализ крови в динамике от 27.04.2015 г. и 03.06.2015 г. соответственно: гемоглобин 136- 75 г/л, эритроцит 4,96-2,57х10/12/л, лейкоцит 8,27-15,27x10/9/л, тромбоцит 190- 90х10/9/л, СОЭ 6-82 мм/ч.
Анализ люмбальной пункции в динамике от 04.05.2015 г: частыми каплями, бесцветная, ци- тоз 20 клеток, белок 0,066 г/л; сахар 6,8 ммоль/л; от 22.05.2015 г.: прозрачная, цитоз 3 клеток, белок 0,066, сахар 3,41.
Иммуноферментный анализ на антитела к вирусам кори и краснухи от 22.05.2015 г.: краснуха IgG положительно - 290 Me/мл (норма 0,00-10,00 МЕ/мл); корь IgG положительно - 3,9 МЕ/мл.
Неврологический статус в отделении реанимации: состояние ребенка на момент осмотра тяжелое, нестабильное. Сознание: сопор, по шкале комы Глазго 9 баллов. На болевые раздражители реакция в виде отталкивания. Глаза открывает на громкие звуки и болевые раздражители. Менингеальных знаков, рвоты нет. Глазные щели D=S, зрачки D=S. Фотореакция сохранена. Лицо асимметрично, сглаженность носогубной складки справа. Мышечный тонус повышен по гемитипу справа, D>S. Сухожильные рефлексы в верхних конечностях высокие, D>S, в нижних конечностях не вызываются. Симптом Бабинского положителен с обеих сторон. Гиперестезия диффузная. Судороги тонического характера по правой стороне тела, с тоническим напряжением верхней и нижней конечности в экстензии, адверсией взора вправо; судороги усиливаются при звуковом, тактильном и болевом раздражении. За 20 мин. 54 с полиморфных пароксизмов.
За время нахождения в стационаре состояние больной прогрессивно ухудшалось. Отмечалась отрицательная динамика на 56-й день госпитализации, 36-й день в отделении реанимации: состояние терминальное за счет тяжелой неврологической симптоматики, полиорган- ной недостаточности, симптомов общей интоксикации. В динамике неврологическая симптоматика, интоксикация, полиорганная недостаточность прогрессирует. Сознание: кома 3 стадия, запредельная. Реакции на осмотр и манипуляции нет, глаза не открывает, арефлексия, атония. Зрачки D=S, мидриаз, фотореакции нет. Кожные покровы бледно-серые, геморрагическая сыпь. Видимые слизистые оболочки бледно-серые. Дыхание на аппарате искусственной вентиляции легких, в принудительном режиме, спонтанное дыхание отсутствует. Аускультатив- но дыхание ослаблено, хрипы проводные. Гемодинамика нестабильная, титруются кардиотоники: дофамин 7,5 мкг/кг/мин., адреналин 300 ннгр/кг/мин.
Проведена консультация профессора из Москвы, диагноз согласован: подострый склерозирующий панэнцефалит Ван-Богарта. Симптоматическая мультифокальная височная эпилепсия. Экстрапирамидальный синдром.
Данный клинический случай докладывался на Международной конференции детских неврологов в Астане с участием экспертов из Кембриджского университета и Франции. Диагноз согласован. 04.06.2015 г. на 58-й день госпитализации констатирована биологическая смерть, диагноз: подострый склерозирующий панэнцефалит Ван-Богарта. Симптоматическая мультифокальная височная эпилепсия. Экстрапирамидальный синдром.
Выводы
Данный случай показывает прогрессирование заболевания и летальный исход через 8 месяцев. Болезнь всегда заканчивается летальным исходом, который наступает не позднее 2 лет от начала заболевания. На данный момент не существует методов лечения. Своевременная вакцинация и лечение кори и других вакциноуправляемых инфекций является профилактикой подострого склерозирующего панэнцефалита. Снижение заболевания достигнуто в результате массового проведения антикоревой вакцинации. Широкое внедрение иммунизации в развитых странах способствовало сокращению более чем на 90 % частоты заболевания. Таким образом, в мире до настоящего времени из 14 млн. случаев смертей, связанных с инфекциями, около 3 млн. обусловлены заболеваниями, которые могли быть предупреждены вакцинацией. Фактором, определяющим успешность вакцинации, является активная рекомендация со стороны врача/медработника пройти вакцинацию.
ЛИТЕРАТУРА
- Марусиченко Е.А., Евтушенко С.К. Тяжелая форма склерозирующего подострого панэнцефалита // Междунар. невролог, журн. - 2012. - № 3 (31).
- EIempyxuH А.С. Клиническая детская неврология. - M.: ’’Медицина”, 2008. - 697 с.
- Гусев Е.И., Коновалов А.Н., Скворцова В.И., Гехт А.Б. Неврология: нац. рук-во. - M.: ГЭ- ОТАР-Медиа, 2009. - 1400 с.
- Цинзерлинг В.А., Чухловина М.Л. Инфекционные поражения нервной системы: Рук-во для врачей многопрофильных стационаров. - СПб.: Элби-СПб., 2011. - 583 с.