АННОТАЦИЯ
В данной статье проведен анализ состояния коронарных сосудов у больных с полным метаболическим синдромом или только некоторыми его компонентами, поступивших в Центральную клиническую больницу для проведения коронароангиографии.
Материалы и методы: проведено поперечное клиническое ретроспективное исследование историй болезни 420 пациентов с подтвержденной коронарной болезнью сердца (из них включено 412 человек на фоне метаболического синдрома), пролечившихся в кардиологических отделениях Центральной клинической больницы. Критерием исключения было отсутствие антропометрических показателей в историях болезни, из-за тяжелого состояния пациентов при поступлении (8 человек). Всех пациентов разделили на группы по индексам массы тела, наличию дислипидемии - ЛПBfl менее 1,03 ммоль/л у мужчин и менее 1,29 ммоль/л у женщин, повышению уровня триглицеридов более 1,7 ммоль/л, артериальной гипертензии, нарушению углеводного обмена или наличию сахарного диабета 2 типа [4]. Так, пациентов с нормальным весом было 19,3%, с избыточным - 41,9%, с ожирением - 36,9%. Большинство больных (331 человек или 78,8%), поступивших с острым коронарным синдромом, это пациенты с избыточным весом и ожирением, являющихся главным компонентом метаболического синдрома.
Выводы: выявлено превалирование метаболического синдрома (78,8%) среди пациентов, поступивших в больницу с острым коронарным синдромом, отмечены выраженные морфологические изменения сосудов сердца. Они сопровождались гипергликемией и нарушениями липидного обмена: высокий уровень триглицеридов, снижение протекторных фракций липопротеидов, высокая частота ранее не выявленных нарушений углеводного обмена, усугубляющих риск развития болезней сердца и сосудов. Полученные результаты позволяют отождествлять метаболический синдром с коронарной болезнью сердца.
Необходимо повышать образовательный уровень населения, проводить санитарно-просветительную работу по контролю гликемии, холестерина и его фракций. Ранняя коррекция и профилактика метаболических нарушений позволит снизить риск кардиоваскулярных заболеваний и смертности от них.
В нозологической структуре «критических» новорожденных ведущие места занимают состояния перинатального периода - 65,3%, среди них СДР - 36,2%, асфиксия - 15%, ГИЭ-14,1%. В структуре младенческой смертности состояния перинатального периода также являются основной причиной, но в динамике с тенденцией к снижению - 53,6 (55.3- 2016 г).
На втором месте критические состояния у новорожденных были обусловлены врожденными пороками развития (12,5%), далее врожденные пороки сердца (5,5%). Среди ВПР в 40% - ВПР желудочно-кишечного тракта. Летальность от ВНР в республике занимает второе место - 24%, с тенденцией к росту 23% -2016г.
Однако в структуре летальности от ВПР основной причиной являются комбинированные ВПС. Разные позиции ВПС по критической сводке и в структуре летальности объясняются низкой выявляемостью ВПС у новорожденных, обусловленное качеством проводимого пренатального скрининга и нехваткой, местами даже отсутствием специалистов лучевой диагностики ВПС в регионах.
Третья нозологическая группа по критическим состояниям новорожденных это инфекционные заболевания -10,6% (ВУП-6,1%, сепсис - 2,7%, ВУИ-1,8%). В структуре младенческой смертности инфекции стоят на четвертом месте (4,8-2017 г и 3,8-2016 г) с тенденцией к росту, после несчастных случаев. Распределение критических новорожденных по диагнозам отражено в таблице №2.
|
Пневмония |
6Д |
|
Сепсис |
V |
|
ВУИ |
у |
|
Синдром аспирации меконием |
ı‚б |
|
Гемолитическая болезнь новорожденного |
ÿ |
|
МВПР |
1,3 |
|
Острое нарушение мозгового кровообращения |
0,9 |
|
Некротический энтероколит, остеомиелит |
Ō¿ |
|
Прочие |
0,2 |
Таблица 2. Нозологическая структура критических новорожденных.
|
Нозологическая структура |
Удельный вес среди новорожденных (%) |
|
СДР |
36,2 |
|
Асфиксия |
15,0 |
|
Гипоксически-ишемическая энцефалопатия |
14,1 |
|
ВПР |
12,5 |
|
ВПС |
5,5 |
При анализе критических карт, выявлено, что среди сопутствующей патологии в 43% случаях имело место внутриутробная инфекция неясной этиологии, при этом ЦМВ выявлен только у 0,03%. На втором месте гипоксически-ишемические поражения ЦНС - 30%, далее неонатальные судороги - 12,1%, легочная гипертензия - 6,3% и сепсис - 2%.
Наиболее часто встречаемая фоновая патология в группе критических новорожденных: задержка внутриутробного развития - 46%, далее маловесные к сроку гестации - 24,1%, генетические аномалии - 16,2%, крупный плод - 7,9%, переношенность - 5,4%, белково - энергетическая недостаточность - 0,4%.
Таким образом, мониторинг критических состояний на сегодня является хорошим статистическим инструментом, при условии заполнения всех пунктов в критической карте неонатологами в регионах, для выявления существующих проблем в процессе оказания медицинской помощи: диагностические, лечебные, консультативные, проблемы транспортировки и нахождения путей решения со стороны выше стоящих инстанций.
Несмотря на появление сурфактантов, частота СДР остается высокой. По данным разных авторов в целом имеется тенденция к повышению СДР с 51 до 66%, а заболеваемость с бронхолегочной дисплазией выросла почти в 1,6 раза - с 35 до 56%, количество детей, выписанных домой на кислородотерапию, удвоилось - с
Распространенность MC по данным ВОЗ составляет 20-25% среди популяции взрослого населения от 30 до 69 лет, и 40-45% среди лиц старше 70 лет [1].
Развиваясь исподволь и протекая бессимптомно в течение длительного времени (по данным разных авторов от 5 до 7 лет), MC приводит к развитию атеросклероза коронарных артерий и является одной из ведущих причин ишемической болезни сердца. Поэтому развитие острых коронарных событий в виде инфаркта миокарда рассматривается как одно из основных осложнений MC [2].
Нарушения обмена веществ при метаболическом синдроме значительно увеличивают риск развития тяжелых сердечно-сосудистых катастроф приводя к ранней инвалидизации и смерти пациентов [3].
Цель: нашего исследования явилось изучение состояния коронарных сосудов у больных полным метаболическим синдромом или только некоторыми его компонентами, поступивших в клинику для проведения коронароангиографии.
Материалы и методы: Проведено поперечное клиническое ретроспективное исследование историй болезни 420 пациентов с подтвержденной коронарной болезнью сердца, пролечившихся в кардиологических отделениях Центральной клинической больницы. В данное исследование были включены 412 человек с установленным диагнозом коронарной болезни сердца на фоне метаболического синдрома. Критерием исключения было отсутствие антропометрических показателей в историях болезни, вследствие невозможности их измерения из-за тяжелого состояния пациентов при поступлении (8 человек). Согласно Международной Федерации Диабета (2013) компонентами метаболического синдрома являются: ожирение или избыточная масса тела (индекс массы тела (ИМТ) более 25 кг/ м2, определяемый, согласно международным рекомендациям, как отношение веса (кг) к квадрату роста, выраженного в м2), дислипидемия (снижение уровня липопротеидов высокой плотности менее 1,03 ммоль/л у мужчин и менее 1,29 ммоль/л у женщин, повышение уровня триглицеридов более 1,7 ммоль/л, артериальная гипертензия, нарушение углеводного обмена или сахарный диабет 2 типа [4].
Исследование проводилось согласно принципам Хельсинской декларации.
Всем больным проводилось общеклиническое обследование в рамках Национального протокола коронарной болезни сердца. Используемые методы: анамнестические, аналитические, клинико-инструментальные, лабораторные, статистические.
Полученные сведения были объединены в базу Excel с последующей обработкой в программе SPSS.
Результаты и обсуждение: Проанализированы истории болезней пациентов, поступивших в экстренном порядке по поводу острого коронарного синдрома и подвергшихся инвазивной коронароангиографии. Были изучены данные анамнеза о наличии и стаже коронарной болезни сердца (КБС) и сахарного диабета 2 типа, наличии артериальной гипертензии. Анализировались результаты лабораторных показателей (определение гликемии, липопротеиды высокой плотности и триглицериды) и инструментальных методов исследования (артериальное давление, ЭКГ, коронароанги- ография).
Все пациенты, поступившие с острым коронарным синдромом и подвергшиеся коронароангиографии, были распределены на 3 группы по показателю индекса массы тела - нормальный (ИМТ до 25 кг/м2) и избыточный (ИМТ от 25 до 29,9 кг/м2) вес и ожирение (ИМТ более 30 кг/м2) (рисунок 1). Так, пациентов с нормальным весом было 19,3%, с избыточным - 41,9%, с ожирением - 36,9%. Большинство больных (331 человек или 78,8%), поступивших с острым коронарным синдромом, это пациенты с избыточным весом и ожирением, что является главным компонентом метаболического синдрома.
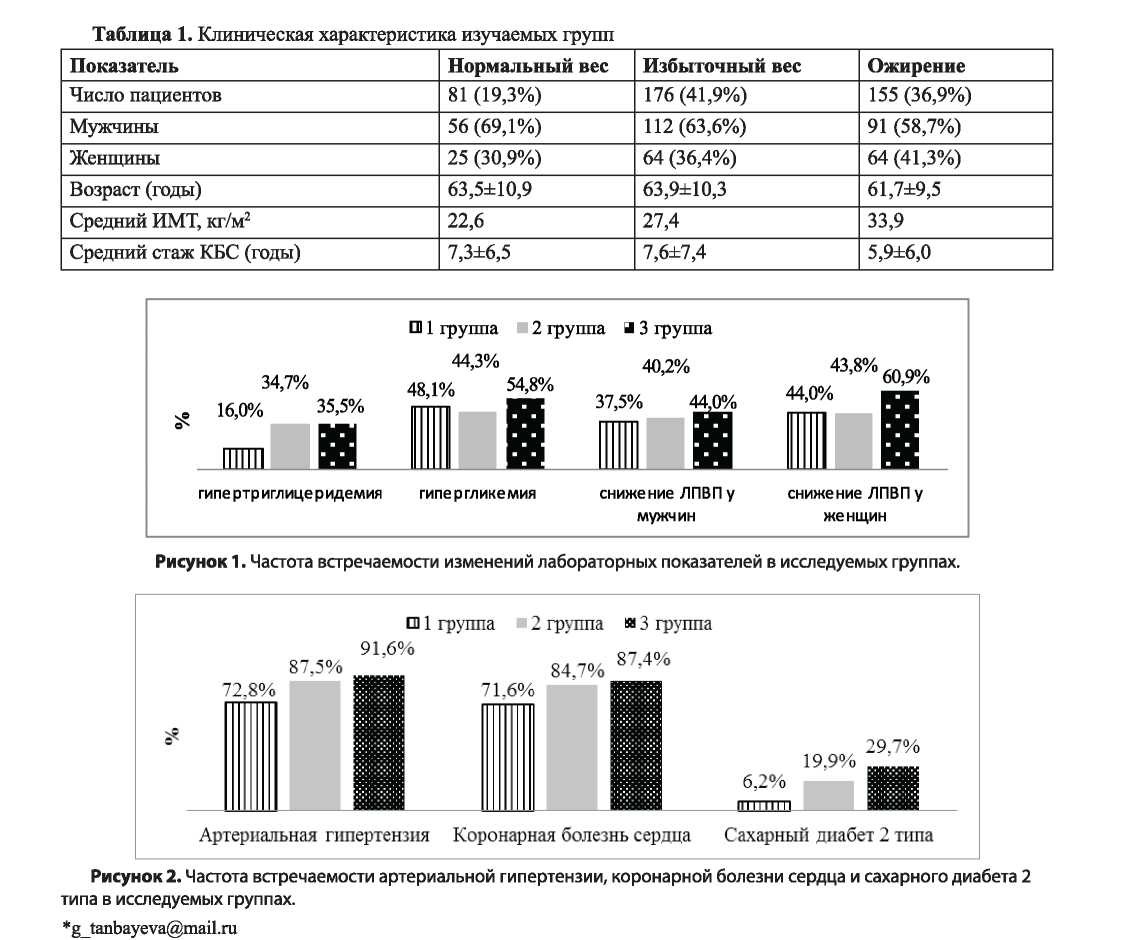
В 1 группе пациентов с нормальной массой тела (средний ИМТ 22,6 кг/м2) большинство составили мужчины - 69,1%, женщин же было 30,9%. Средний возраст пациентов 63,5÷10,9 лет. Повышение уровня триглицеридов было выявлено у 16% больных. Снижение липопротеидов высокой плотности было у 37,5% мужчин и 44,0%. Гипергликемия при определении глюкозы сыворотки венозной крови обнаружена у 48,1% (рисунок 1). При этом ранее установленный диагноз сахарного диабета 2 типа был у 6,2% больных. Важно отметить, что 42% поступивших пациентов с острым коронарным синдромом имели нарушения углеводного обмена, которые являясь ведущим кластером метаболического синдрома, оказывали негативное влияние на сердечно-сосудистую систему. Выявленные изменения указывают на недостаточное внимание к профилактическим осмотрам, низкий образовательный уровень населения и информированность о факторах риска развития заболеваний сердца и сосудов.
При изучении данных анамнеза установлено, что артериальной гипертензией страдали 72,8% пациентов, средний уровень максимального систолического артериального давления у данных пациентов был 177,6÷28,9 мм.рт.ст., диастолического - 98,8÷10,8 мм.рт.ст (рисунок 3). Коронарной болезнью сердца страдали 71,6% больных, в среднем в течение 7,3 лет. У 27,2% острый коронарный синдром явился дебютом коронарной болезни сердца (рисунок 2).
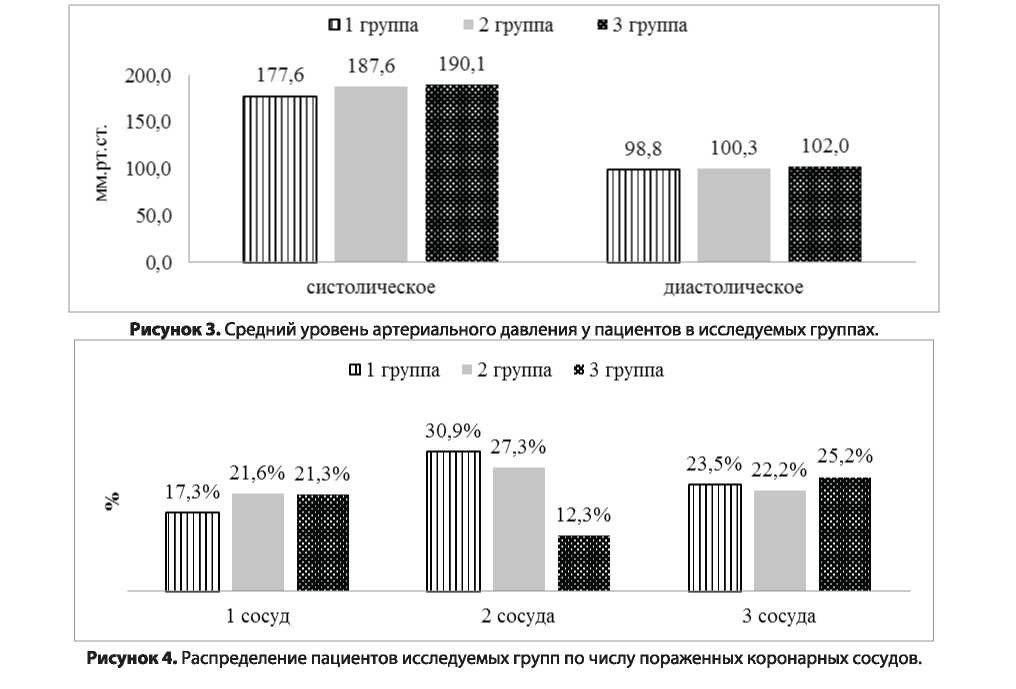
Данные коронароангиографии показали, что гемодинамически значимые морфологические поражения коронарных артерий были у 71% пациентов. При этом однососудистых поражений было у 17,3% больных, двухсосудистых - 30,9%, трехсосудистых - 23,5% (рисунок 4). Наиболее часто поражались передняя межжелудочковая ветвь случаев и правая коронарная артерия по 49,4%.
C целью восстановления коронарного кровотока стентирование проводилось 46,9% больных, коронарное шунтирование 17,3%. Консервативная терапия была рекомендована для 28,4% пациентов.
Во 2 группе пациентов (n=176) с избыточным весом (средний ИМТ 27,4%) также было больше мужчин 63,6%. Средний возраст больных был 63,9÷9,5 лет. При анализе метаболических показателей гипертриглицеридемия встречалась в 2 раза чаще (34,7%), чем у пациентов без ожирения 1 группы (16%), средний уровень триглицеридов при этом составил 2,4±0,9 ммоль/л. Снижение содержания липопротеидов высокой плотности также наблюдалось чаще у женщин (43,8%). Нарушение углеводного обмена зарегистрировано у 78 (44,3%) поступивших больных, при этом о своем диабете знали лишь 39,7% пациентов. Также как в 1 группе пациентов мы видим высокий удельный вес пациентов с не выявленными ранее нарушениями углеводного обмена (60,2%) (рисунок 1).
Важный компонент метаболического синдрома - артериальная гипертензия встречалась у 87,5% больных. Средний уровень систолического (187,6÷28,1 мм.рт.ст.) и диастолического (100,3÷ll,4 мм.рт.ст.) артериального давления превышал таковой пациентов 1 группы на 10 мм.рт.ст (рисунок 3). Коронарная болезнь сердца была в анамнезе у подавляющего числа пациента 84,7%, ее стаж составил в среднем 7,6 лет (рисунок 2).
При коронарографии однососудистое поражение наблюдалось у 21,6% пациентов, двухсосудистое 27,3%, трехсосудистое 22,2% (рисунок 4). Наиболее часто встречалось поражение передней межжелудочковой ветви (54,5%) и правой коронарной артерии (40,9%).
Выраженность морфологических изменений определялась не только наличием избыточного веса, но в большей степени изменениями углеводного и липидного спектра. Это подтверждается меньшими возможностями использования менее инвазивных вмешательств для восстановления коронарного кровотока (стентирование было проведено в 42% случаев), как в 1, так и во 2 группе. Однако пациентам 2 группы с избыточной массой тела чаще приходилось применять коронарное шунтирование - 21,6% случаев.
В 3 группе пациентов (n=155) с ожирением (средний ИМТ 33,9%) в гендерном отношении преобладали мужчины (58,7%), однако, увеличилось число женщин (41,3%) по сравнению с 1 и 2 группами. Отмечается небольшая тенденция к омоложению пациентов, так средний возраст составлял 61,7÷9,5 лет. Изменения лабораторных показателей, выраженные в повышении уровня триглицеридов (в среднем до 2,56÷0,98 ммоль/л), было у 35,5% больных, это в 2 раза чаще, чем у пациентов с нормальным весом. Низкий уровень липопротеидов высокой плотности отмечался у 60,9% женщин и у 44% мужчин. Нарушенный углеводный обмен встречался более чем у половины больных (54,8%) (рисунок 1). Сахарный диабет 2 типа был ранее установлен у каждого третьего пациента (29,7%), но такое же количество больных (32,3%) имели нарушения углеводного обмена без указаний на диабет в анамнезе. На наличие артериальной гипертензии указывали почти все пациенты с ожирением (91,6%) (рисунок 2). Систолическое давление в среднем составило 190,l÷28,l мм.рт.ст., диастолическое - 102±ll,4 мм.рт.ст. (рисунок 3). Коронарной болезнью сердца в среднем 5,9 лет страдали 97,4%. Дебют коронарной болезни острым коронарным синдромом наблюдался всего лишь у 2,6% пациентов. Коронарография выявила однососудистые поражения у 21,3%, двухсосудистые у 12,3%, трехсосудистые - 25,2% (рисунок 4). Поражение передней межжелудочковой ветви встречалось наиболее часто (40,6%).
Возможности проведения мини-инвазивных вмешательств были ниже, чем в 1 и 2 группах (36,8%). Аортокоронарному шунтированию подверглись 17,4%. Остальным пациентам с ожирением кардиохирургические вмешательства не были показаны из-за тяжести состояния, обусловленной коморбидной патологией.
У пациентов с ожирением отмечается более ранняя и более выраженная морфологическая патология коронарных артерий, чем у пациентов с нормальной массой тела. Об этом свидетельствует большая частота поражения трех и более сосудов сердца при более коротком стаже коронарной болезни сердца [5].
Выводы: Нами выявлено превалирование метаболического синдрома (78,8%) среди пациентов, поступивших в больницу с острым коронарным синдромом. По результатам коронаро ангиографического исследования у них отмечены выраженные морфологические изменения сосудов сердца. Это сопровождалось гипергликемией и значительными нарушениями липидного обмена: высокий уровень триглицеридов, снижение протекторных фракций липопротеидов. Здесь следует обратить внимание на высокую частоту ранее не выявленных нарушений углеводного обмена, усугубляющих риск развития болезней сердца и сосудов.
Полученные результаты клинических, лабораторных и инструментальных показателей в группе с ожирением позволяют отождествлять метаболический синдром с коронарной болезнью сердца.
Необходимо повышать образовательный уровень населения, проводить санитарно-просветительную работу по контролю гликемии, холестерина и его фракций. Так как ранняя коррекция метаболических нарушений позволит снизить риск кардиоваскулярных заболеваний и смертности от них.
ЛИТЕРАТУРА
- Kaur J.A. comprehensive review on metabolic syndrome. Cardiol Res Pract. 2014; 2014:943162. doi: 10.1155/2014/943162. Epub 2014 Mar 11.
- Mayans L. Metabolic Syndrome: Insulin Resistance and Prediabetes. FP Essent. 2015. Aug; 435:11-6.
- GuptaA., Gupta V. Metabolic syndrome: what are the risks for humans? Biosci Trends. 2010. Oct; 4(5):204-12. International Diabetes Federation: The IDF consensus worldwide definition of the metabolic syndrome, http://www.idf. OrgZmetabolic-Syndrome.
- EnginA. The Definition and Prevalence of Obesity and Metabolic Syndrome. Adv Exp Med Biol. 2017; 960:1-17. doi: 10.1007/978-3-319-48382-5 1.